Baja Visión en Degeneración Macular Asociada a la Edad
Miniguía clínica para el optometrista que recibe al paciente con baja visión secundaria a DMAE: de la evaluación funcional a la rehabilitación y coordinación multidisciplinar.
Perfil funcional típico del paciente con BV por DMAE
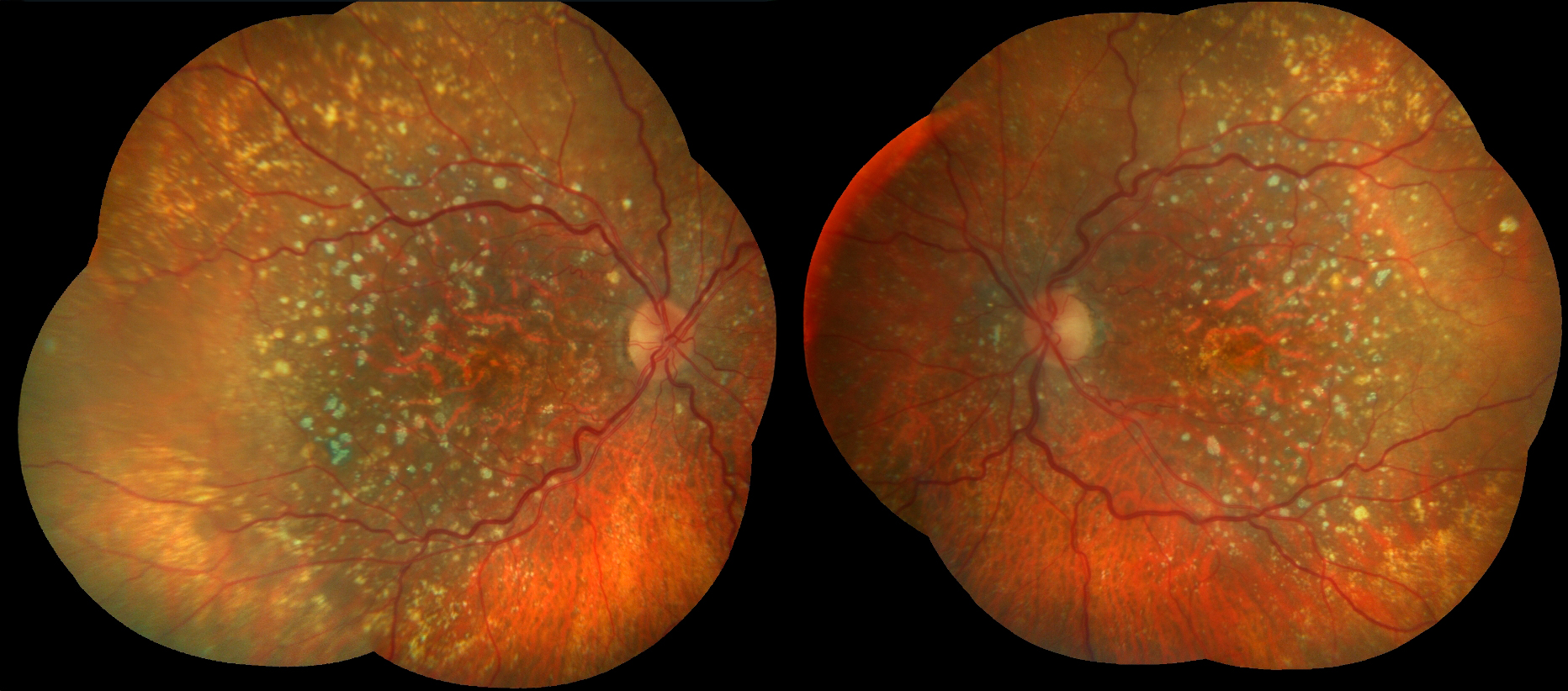
El paciente con DMAE que llega a una consulta de baja visión no es un paciente ciego: es un paciente con pérdida central bilateral y visión periférica funcionalmente preservada. Comprender este perfil antes de abrir la historia clínica condiciona toda la estrategia rehabilitadora.
Características del daño visual
| Parámetro funcional | DMAE seca avanzada / atrofia geográfica | DMAE neovascular (tratada) |
|---|---|---|
| Agudeza visual | 0.05–0.2 decimal (pérdida lenta y progresiva) | 0.1–0.4 decimal (fluctuante según actividad CNV) |
| Campo visual central | Escotoma central absoluto; densidad proporcional a la atrofia | Escotoma relativo o parcheado; metamorfopsia intensa |
| Campo periférico | Generalmente íntegro | Generalmente íntegro salvo CNV muy extensa |
| Sensibilidad al contraste | Muy reducida en frecuencias medias-altas | Reducida; peor en fases activas |
| Visión cromática | Alteración leve del eje azul-amarillo | Variable; tricrómata anómalo frecuente |
| Adaptación a la oscuridad | Significativamente prolongada | Prolongada |
| Deslumbramiento | Alto; fotofobia funcional frecuente | Alto, especialmente post-anti-VEGF |
| Metamorfopsia | Leve o ausente en atrofia pura | Intensa; indicador de actividad exudativa |
| PRL espontáneo | Generalmente establecido (crónico) | Inestable, cambiante con la enfermedad |
Impacto funcional en actividades de la vida diaria
La pérdida central afecta de forma desproporcionada a las tareas que dependen de la fóvea. El optometrista debe explorar sistemáticamente estas áreas con el paciente:
- Lectura de texto impreso y pantallas
- Reconocimiento de rostros y expresiones
- Conducción (legalmente vetada en la mayoría de los casos)
- Visión de TV a distancia media
- Actividades manuales de precisión (costura, bricolaje)
- Gestiones administrativas: formularios, billetes, precios
- Orientación y movilidad en entornos conocidos
- Detección de obstáculos y percepción de movimiento
- Actividades al aire libre con buena iluminación
- Conversación (salvo reconocimiento facial próximo)
- Muchas actividades domésticas de rutina
El Locus Retiniano Preferente (PRL): concepto central
Ante la pérdida foveal, la retina desarrolla espontáneamente un Preferred Retinal Locus (PRL): una zona de la retina extramacular que el paciente utiliza como «nueva fóvea funcional» para la fijación y la lectura. Su localización, estabilidad y calidad funcional son el eje de toda la rehabilitación en DMAE.
- Determina el potencial rehabilitador: Un PRL estable en retina superior o temporal con buena sensibilidad tiene mejor pronóstico que uno inestable o múltiple.
- Condiciona el cálculo de aumentos: La resolución efectiva del PRL, no la AV con fijación central residual, define el aumento mínimo necesario.
- Orienta el entrenamiento: La Eccentric Viewing Training (EVT) trabaja explícitamente sobre la consolidación y uso eficiente del PRL.
- Varía entre forma seca y húmeda: En DMAE neovascular en tratamiento, el PRL puede ser inestable o múltiple. Evaluar antes de prescribir ayudas definitivas.
Evaluación de baja visión específica
La evaluación de BV en DMAE va más allá de la AV Snellen. El objetivo es construir un perfil funcional completo que oriente la prescripción y el plan rehabilitador. La batería mínima recomendada incluye:
Protocolo de evaluación recomendado
Registros e historia de baja visión
La historia de BV debe incluir: diagnóstico estructural y funcional (AV, SC, CV, PRL), historia de tratamientos recibidos (número de inyecciones anti-VEGF, fotocoagulación), ayudas ópticas previas y su uso real, condiciones de vida (vive solo/acompañado, acceso a tecnología, nivel educativo y motivación lectora) y objetivos propios del paciente.
Cálculo de aumentos y prescripción de ayudas ópticas
El cálculo de aumentos en DMAE parte de dos principios: (1) el aumento mínimo necesario para la tarea y (2) las limitaciones del campo visual funcional que impone la pérdida central. A mayor aumento, menor campo en la ayuda, lo que compromete la lectura fluida.
Guía de selección de ayuda óptica por perfil
| AV decimal (PRL) | Tarea objetivo | Ayuda óptica recomendada | Consideraciones |
|---|---|---|---|
| 0.2 – 0.4 | Lectura periódicos, libros N8–N10 | Gafas de lectura con alta adición (+4 a +6 D) o microscopio de baja potencia | Muy buena tolerancia. Buen punto de partida. |
| 0.1 – 0.2 | Lectura funcional básica | Microscopio de lectura (+8 a +12 D), lupa de apoyo iluminada | Distancia de trabajo corta; trabajar postura y ergonomía. |
| 0.05 – 0.1 | Lectura de etiquetas, correo, texto digital | Lupa de mano alta potencia (+16 a +24 D) o amplificador electrónico | Fatiga rápida con ayuda óptica; electrónica más funcional. Combinar ambas. |
| < 0.05 | Reconocimiento básico, orientación | CCTV/magnificador electrónico como ayuda principal; óptica como complemento puntual | La lupa óptica aislada es insuficiente. Tecnología + entrenamiento PRL obligatorios. |
Ayudas para visión lejana
La prescripción de telescopios en DMAE es posible pero requiere una evaluación funcional cuidadosa. La indicación principal es reconocimiento de señales, carteles y TV desde distancias medias.
- Telescopios de Galileo (2×–4×): Para uso puntual (ver TV, carteles). Ligeros, imagen erecta, campo limitado. Primera opción en BV moderada.
- Telescopios montados en gafas: Galileo, Bióptico o Kepler. Requieren entrenamiento extenso. Campo muy reducido; no indicados para movilidad en la mayoría de los casos de DMAE severa.
Prescribir la ayuda de menor aumento que permita la tarea objetivo. Muchos pacientes, tras el entrenamiento, logran leer con un aumento menor del calculado teóricamente gracias al EVT y a la mejora del uso del PRL. Sobreestimar el aumento necesario genera distancia de trabajo insostenible y abandono de la ayuda.
Rehabilitación visual aplicada en DMAE
La rehabilitación visual en DMAE es el conjunto de intervenciones estructuradas para maximizar el uso del PRL, mejorar la eficiencia lectora y adaptar al paciente al uso de las ayudas prescritas. No es optometría clínica convencional: requiere tiempo, protocolos específicos y seguimiento longitudinal.
Eccentric Viewing Training (EVT) — eje de la rehabilitación
El EVT es la intervención más respaldada por la evidencia en BV por pérdida central. Su objetivo es enseñar al paciente a usar conscientemente el PRL y hacer que la redirección de la mirada sea automática y eficiente.
Optimización de la lectura
- Tipografía: Fuentes con serif amplio o sans-serif de trazo grueso. Mínimo interletrado 1.4–1.6. Evitar itálicas y compactas.
- Contraste de texto: Negro sobre blanco o blanco sobre negro oscuro. Evitar grises medios. El contraste impacta más que el tamaño en muchos pacientes.
- Iluminación: LED de temperatura cálida (3000–4000 K) dirigida lateralmente sobre el texto. Evitar deslumbramiento directo. Iluminancia de trabajo: 1000–3000 lux según tolerancia individual.
- Línea guía y atril: El atril reduce fatiga cervical. La línea guía (tira oscura bajo la línea de lectura) mejora el seguimiento en el escotoma central.
- Tiempo de lectura: Planificar pausas cada 15–20 minutos. El PRL se fatiga más rápido que la fóvea.
Entrenamiento de scanning y rastreo visual
El scanning training complementa el EVT para tareas de localización espacial (buscar objetos, leer menús, ver TV). Se basa en movimientos sacádicos sistemáticos compensatorios del escotoma central. Particularmente útil en pacientes con escotoma central amplio.
Tecnología y adaptación digital
Las ayudas tecnológicas han transformado el pronóstico funcional del paciente con DMAE en la última década. En muchos casos, un smartphone bien configurado supera a una lupa de mano en funcionalidad práctica. El optometrista debe conocer el ecosistema tecnológico y orientar al paciente según su perfil.
Magnificadores electrónicos
| Dispositivo | Indicación principal | Ventajas | Limitaciones |
|---|---|---|---|
| CCTV (circuito cerrado TV) | Lectura prolongada en domicilio | Gran pantalla, ajuste de contraste y color, alta amplificación sin pérdida de calidad | No portátil; coste elevado (800–3000€) |
| Lupa electrónica portátil (Optelec Compact, Humanware Prodigi) |
Lectura fuera del domicilio: etiquetas, menús, compras | Portátil, fácil de usar, modo HCO (alto contraste) | Campo pequeño; batería limitada |
| Tablet / iPad | Lectura digital, uso multifunción | Pantalla grande, zoom nativo, apps de accesibilidad nativas | Requiere formación; reflejo de pantalla problemático |
| Smartphone | Cotidiano multifunción | Siempre disponible, ecosistema de apps enorme | Pantalla pequeña; dificultad de uso sin entrenamiento |
Configuración de accesibilidad nativa (iOS / Android)
- Zoom de pantalla (iOS/Android): Amplificación de hasta 15× sobre cualquier contenido. Primer paso a configurar antes de recomendar apps adicionales.
- Modo de contraste elevado y texto en negrita: Accesibilidad → Pantalla → Texto más grande + Negrita + Aumentar contraste.
- VoiceOver (iOS) / TalkBack (Android): Lector de pantalla completo para pacientes con BV severa. Requiere entrenamiento específico.
- Lupa (app nativa iOS): Convierte la cámara en lupa electrónica portátil con ajuste de zoom, brillo y filtros de color. Gratuita, siempre disponible.
- Tamaño de fuente del sistema: Aumentar al máximo tolerable; muchas apps respetan el tamaño del sistema automáticamente.
Aplicaciones y dispositivos asistivos especializados
- Seeing AI (Microsoft, iOS): Descripción de escenas, lectura de texto, reconocimiento de objetos y personas mediante IA. Gratuita. Altamente recomendada en DMAE.
- Google Lookout (Android): Similar a Seeing AI. Lectura de documentos, monedas, etiquetas. Gratuita.
- OrCam MyEye / MyReader: Dispositivo de lectura montado en gafa. Lee texto, reconoce productos y rostros conocidos. Mayor coste (1500–3500€) pero máxima funcionalidad diaria.
- NaturalReader / Voice Dream Reader: Lectores de PDF y ebooks con voz sintetizada de alta calidad. Útiles para la lectura de libros y documentos largos.
- Kindle con ajuste de tipografía: Accesibilidad superior al libro en papel; fuente ajustable, retroiluminación regulable, modo sepia.
- Aumentar tamaño de fuente del sistema al máximo tolerable antes de salir de consulta.
- Activar zoom de pantalla y mostrar al paciente cómo activarlo/desactivarlo con triple toque.
- Instalar app Lupa (iOS) o Linterna + Lupa (Android) y demostrar su uso para lectura de etiquetas.
- Si procede: instalar Seeing AI y hacer una demostración de lectura de texto.
Comunicación con el paciente y la familia
La calidad de la comunicación determina la adherencia al plan rehabilitador. El paciente con DMAE llega frecuentemente con miedo a la ceguera total, información incompleta o contradictoria, y un nivel de duelo visual que puede no haber sido abordado por el especialista oftalmológico.
Marcos conceptuales que reducen la ansiedad
- «Tiene baja visión, no ceguera.» Establecer explícitamente que la DMAE no suele llevar a ceguera total: la visión periférica se preserva. Este punto reduce el nivel de angustia de forma inmediata en la mayoría de los pacientes.
- «Su cerebro ya está adaptando.» Explicar el PRL en términos accesibles: «su ojo ya está buscando una zona nueva que funcione mejor». Esto convierte al paciente de víctima pasiva a agente activo de su rehabilitación.
- «El objetivo es mantener sus actividades más importantes.» Preguntar qué es lo que más le preocupa perder. Centrar el plan en esa prioridad concreta, no en una batería genérica de ayudas.
- «La rehabilitación funciona, pero requiere práctica.» Establecer expectativas realistas: la mejora es gradual. Los primeros resultados visibles suelen aparecer entre la 4ª y 8ª semana de entrenamiento regular.
Involucrar a la familia o cuidadores
La familia tiene un papel crítico en el éxito del proceso. El optometrista debe:
- Explicar el perfil funcional del familiar de forma comprensible: qué ve y qué no ve, y por qué.
- Enseñar a los cuidadores a no sobreproteger: el exceso de ayuda reduce la motivación para usar las ayudas ópticas y tecnológicas.
- Proveer una lista de adaptaciones domésticas sencillas: iluminación adecuada, contraste en escaleras y umbrales, etiquetado de productos con letras grandes.
- Identificar si el familiar-cuidador está gestionando bien la situación o presenta signos de sobrecarga.
Detección de impacto psicológico
Entre el 30 y el 40% de los pacientes con BV por DMAE presentan síntomas depresivos clínicamente relevantes, frecuentemente infradetectados. El optometrista no diagnostica, pero sí debe detectar señales de alarma:
- Abandono de actividades significativas (lectura, salidas, contacto social) más allá de lo explicable por la pérdida visual.
- Verbalización de inutilidad o carga para los demás.
- Negativa a intentar las ayudas prescritas sin una razón funcional clara.
- Cambios de humor notables, relato de insomnio o falta de apetito.
Ante cualquiera de estas señales: derivar a médico de cabecera o psicólogo. Documentar en la historia. La depresión no tratada es el principal predictor de fracaso rehabilitador.
Lenguaje clínico adaptado
- «Esto no tiene cura»
- «Va a seguir perdiendo visión»
- «Con esta AV no puede leer»
- «Para su edad es normal»
- «Tenemos herramientas para mantener su independencia»
- «Vamos a trabajar con la visión que tiene»
- «Con esta ayuda podrá leer texto de este tamaño»
- «Su retina periférica está bien y podemos aprovecharlo»
Criterios de derivación y coordinación multidisciplinar
La baja visión por DMAE es una condición crónica que requiere un equipo. El optometrista de BV es el coordinador funcional, pero no actúa solo. Establecer canales de comunicación claros con cada actor del equipo evita duplicidades y garantiza que el paciente no se pierde en el sistema.
Derivación urgente a Oftalmología
Red de derivación planificada
| Profesional / recurso | Indicación de derivación | Qué aporta |
|---|---|---|
| Oftalmólogo retinólogo | Control estructural; reactivación húmeda; seguimiento anti-VEGF | Decisión terapéutica; imagen multimodal; informe estructural para adaptar la rehabilitación |
| Médico de cabecera | Comorbilidades que afectan la BV (DM2, HTA, anemia); depresión | Control sistémico; prescripción psicofármacos si procede; coordinación con trabajo social |
| ONCE | AV ≤ 0.1 en ambos ojos o CV ≤ 10°; afiliación posible | Rehabilitación básica, orientación y movilidad, tiflotecnología, apoyo económico y social |
| Psicólogo / psicoterapeuta | Signos de depresión, duelo visual no resuelto, ansiedad severa | Intervención psicológica; mejora la adherencia a la rehabilitación |
| Terapeuta ocupacional | Dificultades de autonomía en AVD más allá de lo visual | Adaptación del domicilio; entrenamiento en AVD; coordinación de ayudas técnicas |
| Trabajador/a social | Recursos económicos limitados para ayudas; aislamiento social; cuidador único | Gestión de prestaciones; acceso a servicios municipales; apoyo a cuidadores |
Criterios de alta y seguimiento desde BV
- Alta de rehabilitación activa: cuando el paciente ha alcanzado los objetivos funcionales acordados, usa las ayudas de forma autónoma y no presenta deterioro activo. Revisión de mantenimiento cada 6–12 meses o ante cambio de situación.
- Seguimiento reforzado: pacientes con PRL inestable (DMAE neovascular en tratamiento), signos de depresión, o que viven solos sin red de apoyo.
- Recaptación automática: ante cualquier cambio de tratamiento oftalmológico (nueva pauta anti-VEGF, cambio de fármaco, cirugía de catarata concomitante) reevaluar la función visual y ajustar ayudas.
La extracción de catarata en un ojo con DMAE puede mejorar significativamente la función visual si la opacidad es clínicamente relevante. El optometrista de BV debe reevaluar completamente al paciente 4–8 semanas tras la cirugía y replantear ayudas y entrenamiento. No asumir que los resultados previos a la cirugía se mantienen.